Dopo l’Intesa Stato Regioni per ripartire le risorse del PNRR per l’Assistenza Domiciliare (vedi: Report 266 CSR 21.12.2022) il Decreto Ministeriale di riparto è stato pubblicato in Gazzetta Ufficiale il 6.3.2023: vedi DM Salute 23.1.2023
Dopo l’Intesa Stato Regioni per ripartire le risorse del PNRR per l’Assistenza Domiciliare (vedi: Report 266 CSR 21.12.2022) il Decreto Ministeriale di riparto è stato pubblicato in Gazzetta Ufficiale il 6.3.2023: vedi DM Salute 23.1.2023
Si tratta di quasi 5 miliardi in cinque anni, che il PNRR nella Missione 6 Componente 1 1.2.1 e il Decreto Legge 34/2020 prevedono di assegnare per l’Investimento “Casa come primo luogo di cura: assistenza domiciliare”.
La Conferenza delLe Regioni ha chiesto, e ottenuto, modifiche alla proposta di DM: vedi la posizione CR su Riparto PNRR M6C1 ADI.
Il riparto doveva essere deciso, pena il rischio di perdere i finanziamenti europei. Ma il problema è che alla fine del periodo, nel 2026, non ci sono più i fondi del PNRR (a regime manca oltre 1 miliardo annuo), e, ancor più grave, che, almeno in questo riparto, manca un’idea forte per innovare finalmente l’Assistenza Domiciliare Integrata per le persone anziane non autosufficienti.
Il riparto: illustrazione e commento
> La cifra ripartita fra le regioni per il finanziamento dell’Investimento M6C1 1.2.1 Assistenza Domiciliare proviene da due distinte fonti:
–> euro 2.720.000.000 complessivamente disponibili negli anni dal 2022 al 2025, provenienti dal PNRR M6C1 Investimento 1.2.1. La cifra è distribuita a rate ogni anno dal 2022 al 2025 come si vede nella sottostante Tabella 1.
–> euro 500.028.624 ogni anno a decorrere dal 2022 provenienti da risorse autorizzate per assunzioni di personale per l’Assistenza Domiciliare Integrata stanziate con il Decreto Legge 34/2020 art. 1[1] comma 4 e parte del comma 5 (Tabella B).
> L’obiettivo dell’Investimento è incrementare di circa 800mila unità le persone assistite a domicilio, per raggiungere così almeno il 10% delle persone over65 prese in carico in Italia (circa 1milione600mila in totale) entro il II Trimestre 2026.
> L’obiettivo assegnato a ciascuna regione è compreso tra il 9,48% e il 10,98% della popolazione over65 da assistere a domicilio.
> Criteri Il 25% delle risorse è ripartito in base al “fabbisogno”, tenuto conto cioè delle regioni con un livello di partenza più basso. Il restante 75% delle risorse è ripartito in base alla “prevalenza” della popolazione over65 regionale rispetto alla media nazionale. Soluzione che appare poco efficace per colmare il divario esistente tra le regioni.
> Al mezzogiorno è assegnato il 42,98% delle risorse.
> Ciascuna regione riceve una parte della quota spettante ogni anno, se raggiunge l’obiettivo dei pazienti da assistere: nel 2022 il 100%, nel 2023 anticipo 50% quota 2023, nel 2024 rimborso 50% quota 2023 e anticipo 50% quota 2024, nel 2025 rimborso 50% quota 2024 e anticipo 50% quota 2025, nel 2026 rimborso 50% quota 2025.
> Il monitoraggio, effettuato da Agenas per conto del Ministero della Salute, si avvale dei dati del SIAD Sistema Informativo Assistenza Domiciliare.
> In caso di inadempienze di una o più regioni vi è la revoca del finanziamento e la rimodulazione nell’assegnazione delle risorse.
Tabella 1 – Risorse per l’ADI Investimento M6C1 1.2.1.
| Fonte risorse da | 2022 | 2023 | 2024 | 2025 (a regime) |
| PNRR M6C1 Investimento 1.2.1 | 85.441.060 Eu | 540.366.828 Eu | 994.410.980 Eu | 1.099.781.133 Eu |
| DL 34/2020 art. 1 c. 4 e parte di c. 5 | 500.028.624 Eu | 500.028.624 Eu | 500.028.624 Eu | 500.028.624 Eu |
| TOTALE risorse per ADI | 1.599.809.757 Eu | |||
| Obiettivo incremento Persone over65 in ADI | 296.000 persone | 526.000 persone | 755.554 persone | 808.827 persone |
| Costo medio annuo ponderato per persona | 1.977,94 Eu |
Quali sono i problemi da superare
-> Nell’ultimo anno, il 2025 la cifra ripartita sarà di euro 1.599.781.133. Ma già l’anno dopo, nel 2026, non saranno più disponibili i 1.099 milioni del PNRR. Un bel guaio.
-> Occorre accertare se la cifra stimata per coprire i costi dell’Assistenza alle persone sia adeguata (personale, beni, tempi di assistenza, ecc.).
-> Le stesse risorse autorizzate nel Decreto Legge 34/2020 per assumere personale per l’ADI (circa 500 milioni anno) non sono interamente coperte da un corrispondente e vincolato incremento del Fondo Sanitario Nazionale.
-> Le risorse per l’ADI sono state calcolate stimando un costo medio per la presa in carico a domicilio pari a euro 1.977,94 per persona all’anno (si veda sopra la Tabella 1). Con quale metodo?: dividendo le risorse attribuite per l’anno 2025 per le persone da assistere. Un po’ troppo semplicistico come metodo.
-> In realtà il calcolo con cui si è giunti a stabilire la cifra per l’Investimento è più complesso. Le stime di costo si basano sulle esperienze delle regioni Veneto, Emilia Romagna e Toscana e sono state esplicitate nel documento allegato al PNRR “Technical annex IMPLEMENTATION, MONITORING, CONTROL AND AUDIT OF THE NATIONAL RECOVERY AND RESILIENCE PLAN (NRRP)” qui al link à a pagina 2394 e seguenti. In tale documento sono presenti le seguenti indicazioni: “… il costo medio è stato calcolato … assumendolo pari alle tariffe definite dalla DGR n. 1661/2018 della Regione Emilia Romagna e dal CCNL di Medicina Generale e Pediatri a Libera Scelta (disciplina dei rapporti con i Medici di Medicina Generale ai sensi dell’articolo 8 del D.Lgs. n. 502 del 1992 e successive modificazioni ed integrazioni – 29 marzo 2018).”
-> Sono stime di costo adeguate? Tengono conto, esplicitamente, dei diritti degli operatori e dei cittadini per la qualità del lavoro e dei servizi? C’è stato un reale confronto con le rappresentanze sindacali dei lavoratori e dei cittadini? C’è trasparenza circa la metodologia utilizzata. Non pare.
-> Quindi partiamo da un riparto che, pur necessario per non perdere i finanziamenti europei, dovrà essere perfezionata in corso d’opera, e rapidamente.
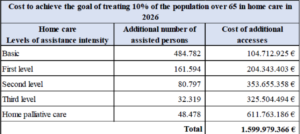
Livelli di intensità assistenziale e numero di accessi a domicilio
Per indentificare i target assistenziali si sono suddivise le persone over65 da assistere in 5 livelli di intensità[2], ciascuno con un numero di accessi a domicilio e costi differenti.
Nell’allegato tecnico al PNRR M6C1 (vedi tabella 2) si prevede di prendere in carico, nell’ultimo anno, il 2025 le persone come indicate nella Tabella 2 (fonte: “Technical annex IMPLEMENTATION, MONITORING, CONTROL AND AUDIT OF THE NATIONAL RECOVERY AND RESILIENCE PLAN (NRRP)”
Tabella 2
| n. 484.782 persone in AD di base con 1 accesso per mese (5.817.385 accessi/anno) al costo medio di € 18 per accesso; |
| n. 161.594 persone in AD di primo livello con 3 accessi al mese (5.817.386 accessi/anno) di cui il 16% dei medici di base al costo di € 18,9 cad. e l’84% da altri operatori al costo di € 37,50 ad accesso; |
| n. 80.797 persone in AD di secondo livello con 7 accessi al mese (6.786.949 accessi/anno) di cui il 13% dei medici di base a € 18,9 per accesso e 87% degli altri operatori a un costo medio di 56,25 € ad accesso; |
| n. 32.319 persone in AD di terzo livello con 12 accessi al mese (4.653.908 accessi/anno) di cui l’11% dei medici di base a € 18,9 per accesso e 89% degli altri operatori al costo medio di 75 € per accesso; |
| n. 48.478 persone in cure palliative domiciliari con 15 accessi al mese (8.726.077 accessi/anno) di cui il 10% dei medici di base a € 18,9 per accesso e Il 90% degli altri operatori a un costo medio di 75€. |
-> Come si vede dalla Tabella 2, il numero di accessi è in molti casi davvero basso, i costi riguardano una parte degli operatori e non l’intera équipe multiprofessionale e la loro adeguatezza è da verificare.
La Tabella 3 che segue indica il numero di persone in AD per ciascuno dei 5 Livelli di Intensità Assistenziale e il relativo costo, e riassume quanto sin qui descritto.
In conclusione: bisogna affrontare alcune serie criticità.
-> Le risorse non sono adeguate: nel 2026 non saranno più disponibili i 1.099 milioni del PNRR. E anche i 500 milioni stanziati dal DL 34/2020 non hanno integrale e vincolata copertura nel Fondo Sanitario Nazionale. Tra l’altro così, invece che per assumere personale nel servizio sanitario pubblico, i fondi sono utilizzati per comprare prestazioni (dai privati).
-> Appare assai limitato il numero di accessi mensili a domicilio: appena uno per il livello base, solo tre per il primo livello e sette per il secondo livello.
-> Non è chiaro in che modo si integri l’assistenza sanitaria, anche per i finanziamenti, con l’assistenza sociale, che pure è esplicitamente prevista nel PNRR M6C1 e M5C2, nel DM 77/2022 (dalla Legge 234/2021 e nel nuovo Piano per la Non Autosufficienza 2022-2024). Sapendo che i bisogni delle persone NA sono h24.
-> Non c’è infatti coerenza con il nuovo Piano nazionale per la non autosufficienza 2022-2024, circa la creazione di un sistema integrato tra sociale (ATS) e sanità (Distretto) per la presa in carico e l’assistenza alle persone (attuare i LEPS di processo per la non autosufficienza) e con lo stesso DM 77/2022.
-> Il valore unitario per ogni accesso (indicato dall’allegato tecnico al Pnrr) non esplicita le componenti di costo (salvo distinguere tra Medici e altri operatori). Infatti, non risulta immediatamente evidente il nesso tra le risorse messe a disposizione (e quindi il costo) e gli standard del personale sanitario e sociale necessario ad assicurare il Piano di Assistenza Individuale integrato. A questo proposito si riporta quanto previsto dal DM 77/2022 per l’ADI: “La dotazione di personale da definire nell’ambito delle risorse disponibili a legislazione vigente, sia in termini numerici che di figure professionali coinvolte, deve essere proporzionata alla tipologia di attività erogata, in particolare: medici, infermieri, operatori delle professioni sanitarie, della riabilitazione, operatori sociosanitari, e altri professionisti sanitari necessari a rispondere ai bisogni assistenziali individuati nel PAI/PRI.” [3] .
-> Questo del personale necessario è un nodo cruciale: per aver chiaro quante persone servono effettivamente, per assicurare la multiprofessionalità nella composizione dell’équipe che deve programmare, eseguire e valutare il Piano Integrato di Assistenza Individuale (PAI), per l’appropriato coinvolgimento di assistenti familiari, di caregiver, di volontari nel PAI stesso.
Insomma rimane il rischio, da più parti denunciato, che una “buona intenzione” (cioè incrementare il numero di persone non autosufficienti assistite a domicilio) si risolva con una diffusa e poco efficace offerta di “sporadiche prestazioni (prevalentemente) sanitarie a domicilio” (e prevalentemente da servizi privati), che sono un pezzo del complesso mosaico che serve per costruire una effettiva presa in carico della persona, con un PAI, indispensabile anche per prevenirne l’istitituzionalizzazione e quindi permettere alla persona di rimanere nel proprio ambiente di vita.
Si proceda con il riparto dunque, per rispettare i tempi di attuazione del PNRR, ma si definiscano subito anche indicazioni chiare per coordinare questo provvedimento con gli altri atti di programmazione per la non autosufficienza (dal DM 77/2022 al Piano nazionale NA 2022-2024) per fare diventare davvero la cura a domicilio una risposta forte, continua, integrata, globale per rispondere ai bisogni delle persone più fragili.
 N.d.R. L’articolo è una rielaborazione dell’ Intervento di Stefano Cecconi su SOS Sanità del 2 dicembre 2022
N.d.R. L’articolo è una rielaborazione dell’ Intervento di Stefano Cecconi su SOS Sanità del 2 dicembre 2022