La missione 6 del PNRR è “Salute”: ma salta agli occhi la mancanza di qualunque riferimento alla prevenzione.
Il Piano Nazionale di Ripresa e Resilienza (PNRR) italiano è stato trasmesso il 30 aprile alla presidenza portoghese dell’Unione Europea. Il piano si apre con la considerazione che “La pandemia di Covid-19 è sopraggiunta in un momento storico in cui era già evidente e condivisa la necessità di adattare l’attuale modello economico verso una maggiore sostenibilità ambientale e sociale“.
Per questo obiettivo, l’Unione Europea ha lanciato un anno fa il programma Next Generation EU, la cui componente principale è il Recovery and Resilience Facility (RRF), finanziato con 673 miliardi di euro, di cui un massimo di 191,5 miliardi di euro sono assegnati all’Italia, divisi in 68,9 miliardi in sovvenzioni e 122,6 miliardi in prestiti. Il primo 70% delle sovvenzioni è già fissato dalla versione ufficiale del regolamento del RRF, mentre la rimanente parte verrà determinata definitivamente entro il 30 giugno 2022 in base all’andamento del PIL degli stati membri registrato nel 2020-2021 secondo le statistiche ufficiali.
I 191,5 miliardi della dotazione finanziaria del PNRR sono ripartiti tra sei “missioni”, presentate nella figura, attraverso le quali si intende perseguire nell’arco dei sei anni (2021-2026) l’obiettivo di adattare il modello economico attuale verso un grado elevato di sostenibilità ambientale e sociale. La realizzazione di questo adattamento entro ciascuna delle sei missioni comporterà trasformazioni strutturali che si estenderanno nel lungo periodo. Di conseguenza, il modo in cui vengono impostate – oggi e nei mesi prossimi – ha una rilevanza cruciale.
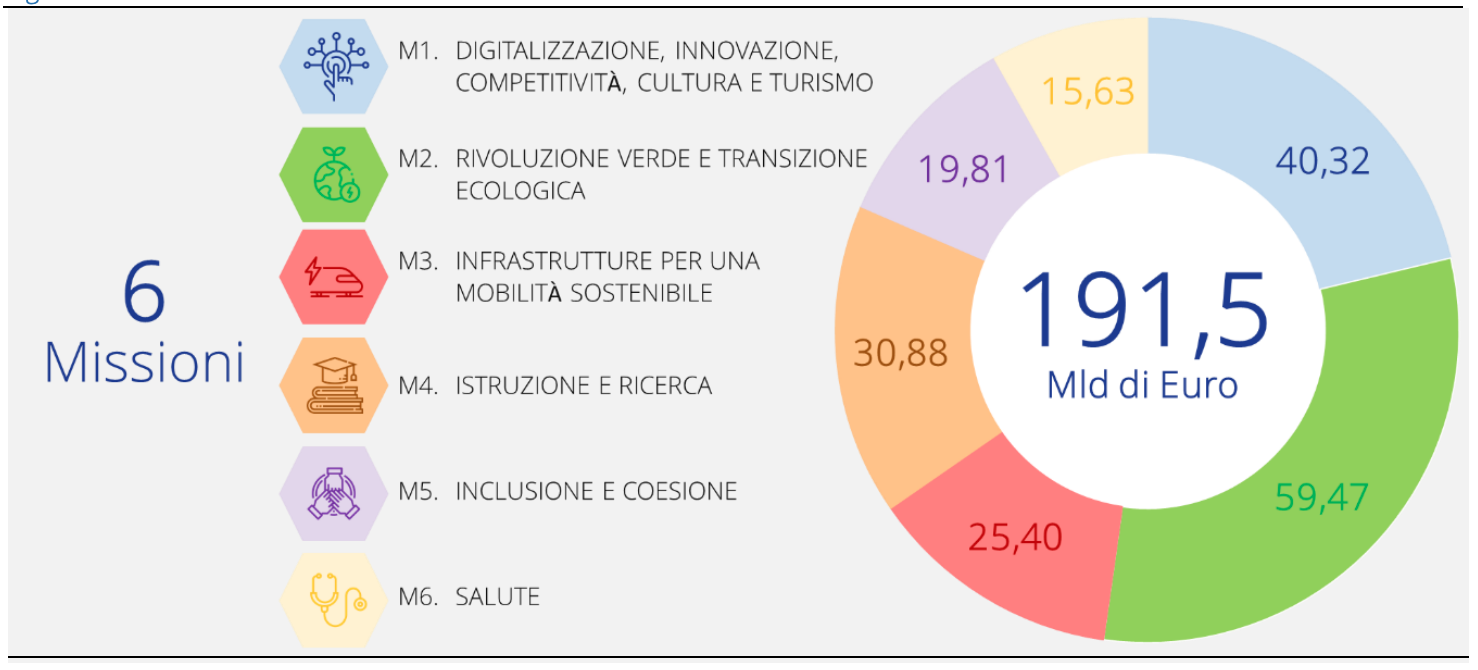
Dal Piano Nazionale di Ripresa e Resilienza, pag. 21
La missione 6, Salute
La missione 6 porta il titolo “Salute”. La somma di 15,63 miliardi prevista per questa missione è vicina (tenuto conto della variazione della somma totale assegnata a tutto il piano) a quella della proposta del PNRR del 15 gennaio 2021, ma è lontanissima dai quasi 70 miliardi (dal RRF e da altre fonti) ventilati nel settembre 2020 dal Ministro della Salute come l’investimento adeguato per una riforma globale del Sistema Sanitario Nazionale (SSN).
La missione si articola in due componenti, così descritte:
- “Reti di prossimità, strutture intermedie e telemedicina per l’assistenza sanitaria territoriale”, che comprende interventi per rafforzare le prestazioni erogate sul territorio grazie al potenziamento e alla creazione di strutture e presidi territoriali (come le Case della Comunità e gli Ospedali di Comunità), il rafforzamento dell’assistenza domiciliare, lo sviluppo della telemedicina e una più efficace integrazione con tutti i servizi socio-sanitari.
- “Innovazione, ricerca e digitalizzazione del servizio sanitario nazionale”, che prevede misure per il rinnovamento e l’ammodernamento delle strutture tecnologiche e digitali esistenti, il completamento e la diffusione del Fascicolo Sanitario Elettronico, una migliore capacità di erogazione e monitoraggio dei Livelli Essenziali di Assistenza attraverso sistemi informativi più efficaci. Rilevanti risorse sono destinate anche alla ricerca scientifica e a favorire il trasferimento tecnologico, oltre che a rafforzare le competenze e il capitale umano del SSN anche mediante il potenziamento della formazione del personale.
La prevenzione: un disegno di legge nel 2022
Salta immediatamente agli occhi la mancanza di qualunque riferimento alla prevenzione, fatto sorprendente visto che nell’introdurre la missione il testo recita :
“la pandemia ha reso ancora più evidenti alcuni aspetti critici di natura strutturale (del SSN, ndr), che in prospettiva potrebbero essere aggravati dall’accresciuta domanda di cure derivante dalle tendenze demografiche, epidemiologiche e sociali in atto”
Quale aspetto strutturale più critico nello sviluppo dell’epidemia che il fallimento del sistema della prevenzione, tenuto in piedi nelle angustie del fattibile dalla “resilienza” e abnegazione del personale? E quale necessità più impellente se non porvi rimedio per il futuro?
La risposta a queste domande si trova nella descrizione di livello più dettagliato della prima delle due componenti della missione, “Reti di prossimità, strutture intermedie e telemedicina per l’assistenza sanitaria territoriale”, in cui si indica che gli investimenti di questa componente (7 miliardi) saranno inquadrati da una riforma che prevede due distinte attività : primo, la definizione di standard strutturali, organizzativi e tecnologici omogenei per l’assistenza territoriale e l’identificazione delle strutture a essa deputate (da adottarsi entro il 2021) e, secondo, “la definizione entro la metà del 2022, a seguito della presentazione di un disegno di legge alle Camere, di un nuovo assetto istituzionale per la prevenzione in ambito sanitario, ambientale e climatico, in linea con l’approccio ‘One-Health’”.
Dettaglio illuminante: i 7 miliardi di investimenti sono tutti designati per l’assistenza territoriale mentre per la prevenzione non compare, se non altro come indicatore di priorità, neppure una minima linea di “budget” per i complessi lavori di elaborazione del nuovo assetto istituzionale, preliminari indispensabili per un disegno di legge organico.
Questo trattamento “disinvolto” della prevenzione implica in primo luogo che il piano come inviato a Bruxelles nuoce alla credibilità dell’Italia per guidare iniziative che rafforzino la prevenzione attraverso azioni comuni di sanità pubblica dell’Unione Europea e, in secondo luogo che, a meno di una riformulazione, gli investimenti per la prevenzione dovranno essere ricavati, in misura residua, dai margini degli investimenti per altre attività. Non è fuori luogo ricordare che la recente controversia concernente il piano pandemico influenzale, si è concentrata sulla questione del reale o mancato aggiornamento al 2020, quando ben più rilevante era, e rimane per il futuro, la questione della congruenza di qualunque piano con le risorse umane e materiali operativamente disponibili. Il più aggiornato e sofisticato piano di estinzione di incendi non serve a nulla se non ci sono autopompe e pompieri perfettamente allenati, sufficienti in numero e pronti in ogni momento.
L’imperativo prevenzione
Le due componenti della missione “Salute” rappresentano uno sviluppo positivo di compensazione di deficit strutturali accumulati nel corso degli anni nel SSN e rivelatisi in forma drammatica sotto l’onda d’urto della pandemia. Costituiscono inoltre un indispensabile aggiornamento del SSN rispetto all’evoluzione scientifica e tecnologica.
Tuttavia, senza entrare in un’analisi paragrafo per paragrafo del testo (che meriterà essere fatta), si nota un’enfasi dominante data alle infrastrutture delle tecnologie della comunicazione e informazione (ICT) come supporto della telemedicina e della digitalizzazione del sistema sanitario, ivi compreso il fascicolo sanitario elettronico personale su scala nazionale. Il punto critico che qui occorre sottolineare è che la compensazione e l’aggiornamento non correggono l’orientamento e non reimpostano in direzione della prevenzione un SSN che, come in pratica quelli di tutti i paesi economicamente avanzati, si concentra sempre di più sulla diagnosi e la cura per affrontare malattia e salute. L’epidemia ha messo crudamente in evidenza come questi sistemi non solo fossero generalmente impreparati all’arrivo del coronavirus, ma abbiano faticato a dare importanza alle misure preventive a ogni stadio dello sviluppo dell’epidemia, trovandosi quasi sempre in ritardo rispetto alla dinamica del contagio.
Esistono oggi due fondamentali ragioni che rendono obsoleto un sistema sanitario squilibrato verso la diagnosi e la cura e imperativa una correzione della rotta e della strategia di sviluppo:
- eventi probabili ma difficili da prevedere, come epidemie da nuovi o ricorrenti virus patogeni o eventi meteorologici estremi collegati al cambiamento climatico, coinvolgono il sistema sanitario nella sua totalità e possono essere contrastati efficacemente solo il più possibile a monte, prevenendo le conseguenze a valle. L’epidemia in corso è una dimostrazione solare di quanto accade: l’eccesso di mortalità (rispetto agli anni pre-epidemici) direttamente imputabile alla Covid-19 si accompagna a un eccesso di mortalità per altre cause, che in Italia è dell’ordine di almeno un terzo dell’eccesso totale. Inoltre, tutti i servizi di diagnosi e cura sono perturbati e si verificano, ad esempio, ritardi nelle attività programmate, sospensione di campagne di diagnostica precoce, posticipazione di interventi chirurgici non urgenti. Questo spettro di effetti richiede che ciascuno sia contrastato o rimediato singolarmente da uno spettro di differenti interventi, laddove un intervento preventivo sui primissimi stadi dell’epidemia li avrebbe evitati tutti in blocco. A questo proposito, va notato che nel corso dell’attuale presidenza italiana del G20 dovrà essere elaborato un documento di preparedness alle pandemie di cui non vi è menzione nella missione n. 6.
- oggi circa il 70% della mortalità è causato dalle malattie raggruppate sotto l’etichetta generica di “malattie non trasmissibili”, per distinguerle dalle malattie trasmissibili da microrganismi (virus inclusi). Benché esista qualche sovrapposizione tra le due categorie e le malattie non trasmissibili si presentino diversissime nella loro nosografia (si va dal diabete alle sindromi coronariche, ai tumori e alle affezioni reumatiche) è possibile mettere in evidenza alcuni tratti comuni alle malattie non trasmissibili. In primo luogo condividono la tendenza a svilupparsi nel tempo come “malattie croniche” in risposta a esposizioni patogene persistenti. Secondo, esistono fattori patogeni comuni a più malattie, sia nel cosiddetto “ambiente interno” fisiologico dell’organismo (colesterolo, glucosio, ipertensione, obesità) che nell’ambiente personale creato dai comportamenti individuali (consumo di alcol, tabacco, dieta, inattività fisica) o nell’ambiente generale materiale (urbanizzazione, occupazione), economico (povertà) e sociale (scolarità). Terzo fattore condiviso sono le disuguaglianze socio-economiche inter e intra-nazionali nella distribuzione delle esposizioni patogene e nella morbosità e mortalità. In questo senso le malattie non trasmissibili possono essere viste come malattie “sindemiche”, cioè aggregate come due o più malattie simultanee o successive in grappoli nella popolazione con interazioni biologiche sinergiche che esacerbano sia la prognosi individuale che il carico sulla popolazione.
I molteplici effetti degli shock patogeni imprevedibili (ma probabili) e la molteplicità delle malattie sindemiche non trasmissibili possono essere affrontate con due strategie alternative. La prima è continuare a privilegiare l’approccio che tratta ciascun effetto individualmente in un’espansione permanente delle forme patologiche e dei mezzi per diagnosticarle e trattarle. La seconda è attaccarle a livello delle loro radici eziologiche, siano esse localizzate nell’ambiente personale dipendente dal comportamento o nell’ambiente generale, materiale e sociale. Privilegiare questa seconda alternativa è il cammino preferibile da ogni punto di vista: infatti non solo “è meglio essere sani che malati o morti”, ma privilegiare la prima alternativa implica una continua crescita della domanda di servizi sanitari e del carico di lavoro su quelli disponibili, dilatando i costi in modo non sostenibile nel medio e lungo termine.
Quattro punti essenziali per la prevenzione
A questo stadio del PNRR, quattro punti divengono essenziali per lo sviluppo della prevenzione come approccio e strumento primario per la salute.
- Dalla scienza alla legge. Il rinvio alla prima metà del 2022 offre l’opportunità di esaminare in profondità il ruolo della prevenzione nel SSN. È un esame che va condotto attraverso la consultazione in forma di “Gruppi di lavoro” di professionisti e ricercatori italiani e stranieri, in particolari europei. Una procedura di questo tipo è in grado di garantire che il disegno di legge sia il veicolo giuridico non di se stesso ma di una concezione scientificamente solida della sanità pubblica proiettata al futuro. L’esame riguarderà gli strumenti di prevenzione applicabili sia a livello di popolazione che a livello individuale, con particolare attenzione a come i “percorsi di salute” dei cittadini debbano esordire, all’interno di tutte le strutture del SSN già previste dalla missione 6, con la prima tappa della promozione della salute e della prevenzione (anziché limitarsi, come accade ancora largamente, a “percorsi di diagnosi e cura”).
- La politica dei co-benefici. Tra gli interventi di prevenzione primaria delle malattie non trasmissibili, rivestono una particolare rilevanza quelli capaci di agire contemporaneamente su diversi fattori eziologici con conseguenti co-benefici sulla salute, come discusso in un recente articolo di Vineis e coautori. Ad esempio, interventi miranti a ridurre le emissioni di gas a effetto di serra si indirizzano alla riduzione dell’uso di combustibili fossili, responsabili anche dell’inquinamento atmosferico, e contribuiscono quindi a prevenire congiuntamente sia le patologie indotte dall’inquinamento atmosferico che quelle indotte dal cambiamento climatico. Tutti gli interventi previsti nelle altre cinque missioni del PNRR, devono essere criticamente esaminati secondo il criterio di quale impatto, favorevole o sfavorevole, possono avere sulla salute. In questo senso si prestano a essere ottimizzati diversi interventi costituenti della missione 2 “Rivoluzione verde e transizione ecologica”, e 3 “Infrastrutture per una mobilità sostenibile”.
- Il supporto della ricerca. La pandemia ha messo in piena luce il deficit di ricerca, in Italia e in altri paesi, integrata nella pratica di sanità pubblica a diretto supporto delle decisioni per il controllo dell’epidemia. A quindici mesi dall’inizio dell’epidemia fanno ancora difetto (o i protocolli sono oggetto di esplorazione metodologica) gli studi sulle circostanze di esposizione e contagio, variabili nel tempo e nello spazio così come gli studi sulle modalità efficaci di tracciamento e isolamento dei contagi. Nella componente della missione “Salute” dedicata a innovazione a ricerca neppure un cenno è fatto (ancora una sorpresa!) alla ricerca di sanità pubblica e questa grave lacuna dovrà sicuramente essere colmata.
- Le misure di risultato. Se la crescita del PIL è il criterio macro-economico di risultato che il PNRR sottolinea, è evidente che questo deve accompagnarsi a un ampio spettro di misure specifiche ai settori di intervento previsti dal piano. Nel settore della sanità, sia a livello nazionale che dei piani che lo articoleranno a livello regionale, saranno essenziali gli indicatori qualitativi e quantitativi di salute in relazione da un lato ai mezzi (preventivi o diagnostico-curativi) e relativi costi impiegati per raggiungerli e dall’altro alla loro distribuzione per aree territoriali e condizioni socio-economiche.
Nel PNRR il cantiere della prevenzione è largamente aperto: da come sarà condotto dipenderà in grande misura l’efficacia di un riorientato SSN nel promuovere e proteggere la salute di tutta la popolazione.
fonte: Scienza in Rete






